Cukrzyca
Czym jest cukrzyca i jej rodzaje
Definicja cukrzycy i mechanizm powstawania
Cukrzyca to przewlekła choroba metaboliczna charakteryzująca się podwyższonym poziomem glukozy we krwi (hiperglikemia). Powstaje w wyniku niedoboru insuliny lub zaburzeń w jej działaniu. Insulina to hormon wytwarzany przez komórki beta trzustki, który umożliwia wykorzystanie glukozy przez komórki organizmu. Gdy mechanizm ten jest zaburzony, glukoza gromadzi się we krwi, prowadząc do charakterystycznych objawów cukrzycy.
Cukrzyca typu 1 - charakterystyka i przyczyny
Cukrzyca typu 1 stanowi około 5-10% wszystkich przypadków cukrzycy i najczęściej rozwija się w młodym wieku. Jest to choroba autoimmunologiczna, w której system odpornościowy niszczy komórki beta trzustki produkujące insulinę. Pacjenci z cukrzycą typu 1 wymagają codziennych iniekcji insuliny przez całe życie. Przyczyny tej formy cukrzycy nie są do końca poznane, ale podejrzewa się udział czynników genetycznych i środowiskowych.
Cukrzyca typu 2 - najczęstsza forma choroby
Cukrzyca typu 2 to najczęstsza forma choroby, stanowiąca około 90-95% wszystkich przypadków. Charakteryzuje się insulinoopornością, czyli zmniejszoną wrażliwością tkanek na działanie insuliny, oraz stopniowym zmniejszaniem się produkcji insuliny przez trzustkę. Ta forma cukrzycy jest silnie związana z otyłością, siedzącym trybem życia, wiekiem oraz predyspozycjami genetycznymi. W Polsce obserwuje się stały wzrost zachorowań na cukrzycę typu 2.
Cukrzyca ciążowa i inne formy
Cukrzyca ciążowa (gestacyjna) pojawia się podczas ciąży u kobiet, które wcześniej nie chorowały na cukrzycę. Dotyczy około 2-10% ciąż i zwykle ustępuje po porodzie, jednak zwiększa ryzyko rozwoju cukrzycy typu 2 w przyszłości. Inne, rzadsze formy cukrzycy obejmują cukrzycę typu MODY (genetycznie uwarunkowaną), cukrzycę polekową oraz cukrzycę wtórną do chorób trzustki.
Objawy i wczesne sygnały ostrzegawcze
Wczesne rozpoznanie cukrzycy jest kluczowe dla skutecznego leczenia. Główne objawy cukrzycy to:
- Nadmierne pragnienie i częste oddawanie moczu
- Nieuzasadniona utrata masy ciała
- Przewlekłe zmęczenie i osłabienie
- Zaburzenia widzenia
- Wolno gojące się rany
- Częste infekcje skóry i dróg moczowych
Leki dostępne w Polsce na cukrzycę
Metformina - podstawowy lek pierwszego rzutu
Metformina jest najczęściej przepisywanym lekiem w leczeniu cukrzycy typu 2 w Polsce. Działa poprzez zmniejszanie produkcji glukozy przez wątrobę oraz poprawę wrażliwości tkanek na insulinę. Jest bezpieczna, skuteczna i nie powoduje hipoglikemii ani przyrostu masy ciała. W Polsce dostępna jest w różnych postaciach, w tym w preparatach o przedłużonym uwalnianiu. Metformina jest refundowana przez NFZ zgodnie z obowiązującymi wskazaniami.
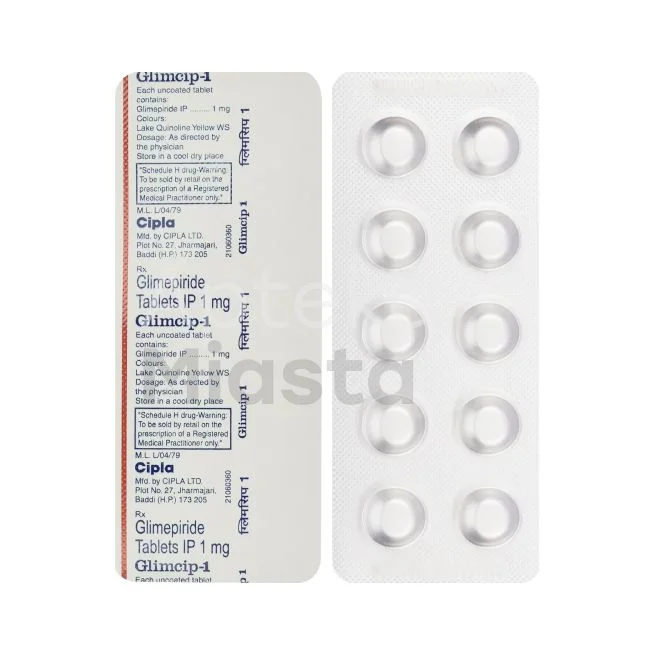
Pochodne sulfonylomocznika (Gliklazyd, Glimepiryd)
Pochodne sulfonylomocznika, takie jak gliklazyd i glimepiryd, to leki drugiej generacji stosowane w leczeniu cukrzycy typu 2. Działają poprzez stymulację wydzielania insuliny przez komórki beta trzustki. Gliklazyd charakteryzuje się korzystnym profilem bezpieczeństwa i mniejszym ryzykiem hipoglikemii w porównaniu do starszych preparatów tej grupy. Glimepiryd wyróżnia się długim czasem działania, co pozwala na jednokratowe dawkowanie dzienne. Oba leki są dostępne w Polsce na receptę i objęte refundacją NFZ.
Inhibitory DPP-4 (Sitagliptyna, Vildagliptyna)
Inhibitory DPP-4, w tym sitagliptyna i vildagliptyna, to nowocześniejsza grupa leków przeciwcukrzycowych dostępnych w polskich aptekach. Działają poprzez hamowanie enzymu DPP-4, co prowadzi do zwiększenia stężenia hormonów inkretynowych, które regulują poziom glukozy w sposób glukozozależny. Charakteryzują się dobrą tolerancją, neutralnym wpływem na masę ciała oraz niskim ryzykiem hipoglikemii. W Polsce te leki są dostępne na receptę i mogą być refundowane w określonych wskazaniach zgodnie z programami terapeutycznymi NFZ.
Leki dostępne w Polsce na cukrzycę (kontynuacja)
Agonisty receptora GLP-1 (Liraglutyd, Semaglutyd)
Agonisty receptora GLP-1 to nowoczesne leki stosowane w leczeniu cukrzycy typu 2, które naśladują działanie naturalnego hormonu inkretynowego. Liraglutyd i semaglutyd dostępne w polskich aptekach pomagają obniżyć poziom glukozy we krwi, spowalniają opróżnianie żołądka i zwiększają uczucie sytości. Leki te są podawane w formie iniekcji podskórnych i wymagają recepty lekarskiej. Szczególnie skuteczne u pacjentów z nadwagą, gdyż mogą przyczynić się do redukcji masy ciała.
Inhibitory SGLT-2 (Empagliflozyna, Dapagliflozyna)
Inhibitory SGLT-2 działają poprzez blokowanie reabsorpcji glukozy w nerkach, co prowadzi do jej wydalania z moczem. Empagliflozyna i dapagliflozyna dostępne na receptę w Polsce nie tylko obniżają poziom cukru we krwi, ale także wykazują korzystne działanie kardioprotekcyjne. Leki te mogą powodować utratę masy ciała i obniżenie ciśnienia tętniczego, co jest dodatkową korzyścią dla pacjentów diabetycznych.
Insulina i jej rodzaje dostępne w aptekach
W polskich aptekach dostępne są różne rodzaje insuliny, które różnią się czasem działania i zastosowaniem. Podstawowe typy to:
- Insulina krótkodziałająca (regularna) - rozpoczyna działanie po 30-60 minutach
- Insulina szybkodziałająca (analogi) - działa już po 10-15 minutach
- Insulina średniodziałająca (NPH) - zapewnia pokrycie na 12-18 godzin
- Insulina długodziałająca - działa przez 24 godziny lub dłużej
Wybór odpowiedniego rodzaju insuliny zależy od indywidualnych potrzeb pacjenta i jest ustalany przez diabetologa.
Kontrola poziomu cukru we krwi
Glukometry i paski testowe - przegląd dostępnych modeli
Na polskim rynku dostępne są różnorodne modele glukometrów od renomowanych producentów jak Accu-Chek, FreeStyle, Contour czy OneTouch. Nowoczesne urządzenia charakteryzują się małymi rozmiarami, krótkim czasem pomiaru (3-5 sekund) oraz pamięcią wyników. Przy wyborze glukometru należy zwrócić uwagę na dostępność pasków testowych, ich koszt oraz funkcje dodatkowe jak możliwość połączenia ze smartfonem. Większość modeli wymaga niewielkiej próbki krwi i zapewnia dokładne wyniki zgodne z normami ISO.
Jak prawidłowo mierzyć poziom glukozy
Prawidłowy pomiar glukozy rozpoczyna się od umycia i osuszenia rąk. Należy wprowadzić pasek testowy do glukometru, nakłuć opuszek palca lancetką i nanieść kroplę krwi na pasek. Pomiar wykonuje się najczęściej na czczo rano oraz 2 godziny po posiłkach. Ważne jest prowadzenie dzienniczka pomiarów i regularne kalibrowanie urządzenia. Miejsce nakłucia należy zmieniać, aby uniknąć uszkodzenia skóry.
Systemy ciągłego monitorowania glukozy (CGM)
Systemy CGM to zaawansowane urządzenia umożliwiające ciągłe śledzenie poziomu glukozy w płynie międzytkankowym. W Polsce dostępne są systemy FreeStyle Libre, Dexcom G6 oraz Guardian. CGM składa się z sensora naklejanego na skórę, który mierzy glukozę co kilka minut i przekazuje dane do odbiornika lub smartfona. Systemy te pokazują trendy zmian glukozy, ostrzegają przed hipoglikemią i znacznie ułatwiają kontrolę cukrzycy. Część kosztów może być refundowana przez NFZ dla określonych grup pacjentów.
Suplementy diety wspierające leczenie cukrzycy
Chrom i jego wpływ na metabolizm glukozy
Chrom to mikroelement kluczowy dla prawidłowego metabolizmu węglowodanów. Suplementy chromu mogą wspierać działanie insuliny i pomagać w stabilizacji poziomu glukozy we krwi. Szczególnie przydatne są w cukrzycy typu 2, gdzie mogą poprawić wrażliwość tkanek na insulinę. Dostępne są w różnych formach - pikolinian chromu wykazuje najlepszą przyswajalność.
Kwas alfa-liponowy jako antyoksydant
Kwas alfa-liponowy to potężny antyoksydant naturalnie występujący w organizmie. U diabetyków może wspierać funkcje nerwów obwodowych i pomagać w redukcji stresu oksydacyjnego. Suplementacja może być szczególnie korzystna w zapobieganiu powikłaniom cukrzycy. Zaleca się stosowanie pod kontrolą specjalisty.
Cynamon, berbery i inne naturalne składniki
Naturalne składniki aktywne mogą wspierać kontrolę glikemii. Cynamon zawiera związki polifenolowe wpływające na metabolizm glukozy. Berberyna wykazuje działanie podobne do metforminy. Inne przydatne składniki to:
- Nasiona kozieradki - bogate w błonnik rozpuszczalny
- Ekstrakt z liści morwy - hamuje wchłanianie cukrów
- Gorzknik - tradycyjnie stosowany w medycynie naturalnej
- Gymnema sylvestre - znana jako "niszczyciel cukru"
Omega-3 i witaminy dla diabetyków
Kwasy omega-3 mogą wpływać korzystnie na profil lipidowy i funkcje serca u diabetyków. Witaminy z grupy B wspierają funkcjonowanie układu nerwowego. Witamina D może poprawić wrażliwość na insulinę. Magnez uczestniczy w metabolizmie glukozy. Suplementy należy dostosować do indywidualnych potrzeb i niedoborów organizmu.
Akcesoria i produkty pomocnicze
Wkłucie i lancety do glukometrów
Sterylne lancety to podstawowy element samokontoli glikemii. Dostępne w różnych grubościach - ciensze zapewniają mniejszy dyskomfort. Wkłucia jednorazowe gwarantują bezpieczeństwo i higienę. Regularna wymiana lancetów zapobiega stępieniu i zmniejsza ryzyko zakażeń. Zawsze wybieraj lancety kompatybilne z Twoim glukometrem.
Pojemniki na leki i organizery
Organizery tygodniowe pomagają w systematycznym przyjmowaniu leków. Dostępne z podziałem na pory dnia i dni tygodnia. Szczególnie przydatne przy złożonych schematach farmakoterapii. Zapewniają kontrolę nad regularnością zażywania preparatów.
Specjalistyczne kosmetyki dla diabetyków
Skóra diabetyków wymaga szczególnej pielęgnacji ze względu na skłonność do suchości i wolniejsze gojenie. Specjalistyczne kremy zawierają mocznik, glicerynę i kwas hialuronowy. Ważne są preparaty o neutralnym pH, bez alkoholu i substancji drażniących. Regularna pielęgnacja zapobiega pękaniu skóry i infekcjom, szczególnie stóp i dłoni.
Skarpety i obuwie dla stopy cukrzycowej
Specjalistyczne skarpety bez szwów chronią przed otarciami i urazami. Wykonane z materiałów antybakteryjnych i odprowadzających wilgoć. Obuwie dla diabetyków charakteryzuje się szerszą cholewką i miękkim wnętrzem. Zapobiega powstawaniu odcisków i ran, które mogą prowadzić do poważnych powikłań.
Porady praktyczne i zalecenia
Dieta w cukrzycy - podstawowe zasady
Prawidłowa dieta to fundament kontroli cukrzycy. Należy ograniczyć węglowodany proste, wybierając te o niskim indeksie glikemicznym. Posiłki powinny być regularne, niewielkie i zawierać błonnik. Ważne jest kontrolowanie wielkości porcji i czytanie etykiet produktów. Warzywa, chude białko i zdrowe tłuszcze stanowią podstawę jadłospisu. Warto skonsultować dietę z dietetykiem specjalizującym się w cukrzycy.
Aktywność fizyczna i jej znaczenie
Regularna aktywność fizyczna poprawia wrażliwość na insulinę i pomaga kontrolować poziom glukozy. Zalecane są ćwiczenia aerobowe jak spacery, pływanie czy jazda na rowerze. Aktywność powinna być dostosowana do możliwości i stanu zdrowia. Przed rozpoczęciem intensywnych ćwiczeń należy skonsultować się z lekarzem. Ważne jest monitorowanie glikemii przed i po wysiłku.
Kiedy skontaktować się z lekarzem
Pilnej konsultacji wymaga: nagłe pogorszenie samopoczucia, utrzymujące się wysokie poziomy glukozy, objawy kwasicy ketonowej, trudno gojące się rany czy infekcje. Regularne wizyty kontrolne pozwalają na modyfikację leczenia i zapobieganie powikłaniom. Nie wolno samodzielnie zmieniać dawek leków.
Przechowywanie leków i akcesoriów
Insulina wymaga przechowywania w lodówce, używana może być w temperaturze pokojowej przez ograniczony czas. Glukometry i paski testowe należy chronić przed wilgocią i ekstremalnymi temperaturami. Sprawdzaj daty ważności i wymieniaj akcesoria zgodnie z zaleceniami producenta.